揭示“隐形战场”的关键一招
当肿瘤从原发灶悄然“出逃”,在肝脏、肺或脑中形成转移瘤时,病情往往进入最凶险的阶段。免疫治疗的出现,一度让人们看见“带病生存”的新希望,但临床现实却远不如想象乐观,不少晚期患者在初期获得缓解后,很快再次进展,形成对免疫治疗的获得性耐药。近年来,一支来自上海的科研团队围绕转移瘤展开系统研究,开发出一套新技术,精准描摹免疫细胞与肿瘤细胞之间的微观博弈,从而锁定了转移瘤免疫治疗耐药的关键机制,为提升疗效提供更具操作性的方向。
从“原发瘤敏感”到“转移瘤耐药”的谜团
在肿瘤学领域,一个令临床医生和患者都倍感挫败的现象是 原发肿瘤对免疫检查点抑制剂等治疗方式反应良好,而转移灶却表现出完全不同的生物学行为。对比病理切片可以发现,转移瘤往往呈现更“冷”的免疫微环境 免疫细胞浸润减少 抗原呈递功能减弱 免疫抑制细胞比例升高等特征。但这些现象仅仅是表象 要真正解释为何免疫治疗药物在转移阶段“失灵”,必须找到驱动这些改变的上游机制。上海科学家开发的新技术,正是为了解决这一“看得见现象 却摸不清根源”的核心难题。
多维度新技术 掀开转移瘤免疫微环境的“盖子”
传统组织学和常规分子检测,往往只能给出平均水平的信息,很难解析单个细胞在不同空间位置的状态差异。为此,研究团队构建了一套融合单细胞测序 空间组学 高维流式 多模态成像的新型技术平台,通过对同一转移瘤样本进行多层次解析,实现了“谁在场 谁在说话 说了什么”这三大关键信息的精准对应。更重要的是,团队在数据分析方法上进行了创新,将免疫逃逸通路 信号网络重构 细胞间通讯等因素整合进统一的计算框架,从而建立一幅可动态演化的免疫微环境地图。借助这一平台,研究者不仅能够识别转移瘤中特定免疫细胞群的异常状态,还能推演出导致免疫治疗失效的关键节点。
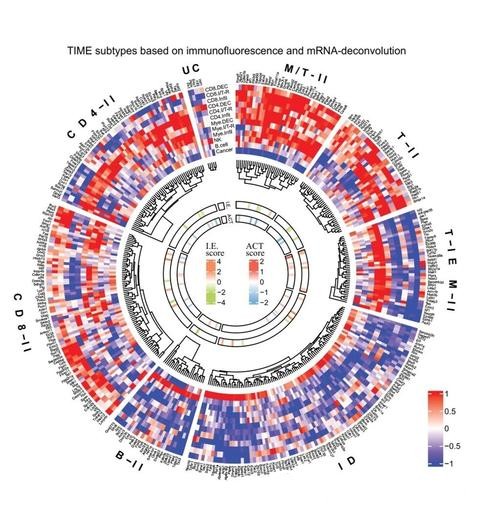
关键机制一 肿瘤塑造“伪装型”免疫微环境
通过对多例肝转移和肺转移样本的系统分析,上海团队发现,部分转移瘤会主动塑造一种“伪装型”免疫微环境 表面看似存在免疫细胞浸润 实则功能严重受损。新的分析技术显示 这些肿瘤浸润淋巴细胞中存在高比例的耗竭性T细胞 它们持续暴露在免疫抑制信号下 表达多种抑制性受体 但缺乏有效杀伤能力。与此同时 一类特异性髓系细胞通过分泌抑制性因子 重塑细胞因子网络 让本应活跃的效应T细胞逐步“沉默”。这一发现说明 即便临床影像显示转移灶周围“有免疫细胞” 也并不意味着免疫治疗必然有效 关键在于这些细胞是否具备真实的抗肿瘤功能。
关键机制二 抗原“弱化”与信号“改道”
免疫检查点抑制剂的核心前提是 机体免疫系统能够识别肿瘤抗原 然后针对其发起攻击。然而 通过新技术对比原发瘤与转移瘤的抗原图谱后 研究者发现部分转移灶通过抗原“弱化”逃避了监视 一方面肿瘤细胞下调了抗原呈递相关分子 如MHC I类分子 使得自身在免疫雷达中变得“模糊” 另一方面 部分关键新生抗原在克隆演化过程中被“清除” 高免疫原性细胞逐步被低免疫原性细胞替代。更为隐蔽的是 在信号转导层面 转移瘤重新编排了多条与干扰素 细胞周期 应激反应相关的通路 将原本会激活免疫反应的刺激“改道” 为肿瘤细胞的存活和迁移服务 形成一种从信号层面“切断报警”的耐药模式。
关键机制三 远端器官“土壤”决定治疗反应
转移不是简单的搬迁过程 而是一场“种子与土壤”的精密匹配。上海科学家利用新平台对肝转移与肺转移的局部免疫生态进行了对比 发现即使来源于同一原发肿瘤 不同器官中的转移灶也会呈现出截然不同的免疫调控网络。肝脏作为特殊免疫耐受器官 天然倾向于抑制过度炎症 这使得肝转移瘤更容易招募调节性T细胞 肝巨噬细胞等形成强力免疫抑制屏障 相比之下 肺转移中的免疫抑制机制则更多依赖髓源性抑制细胞与局部代谢重塑。同一药物在肝转移和肺转移中的疗效差异 因此并非偶然 而是由器官微环境特性与肿瘤演化共同决定的新平衡结果。
典型案例 从“几乎无效”到“联合逆转”
在一例结直肠癌肝转移患者的研究中 该患者曾接受标准免疫检查点治疗 但影像学评估提示肝转移灶几乎无明显缩小 属于典型的免疫治疗耐药。研究团队应用新技术对其肝转移样本进行解析 后发现肿瘤微环境中存在大量免疫抑制性髓系细胞 同时关键抗原呈递分子表达显著下调 在体外模型中 单纯阻断PD 1通路难以显著恢复T细胞功能。基于这些发现 科学家设计了一种针对性联合策略 即一方面使用药物干预髓系细胞功能 改善局部免疫抑制 另一方面通过小分子激活抗原加工与呈递通路。模拟实验结果显示 联合干预后 T细胞对肿瘤细胞的杀伤能力显著增强 对应的耐药表型明显逆转 这一案例从侧面印证了精准识别耐药机制并实施组合治疗的可行性。
从机制到策略 上海技术平台的临床启示
随着这些关键机制的逐步厘清 越来越多证据指向一个共识 要真正提升转移瘤免疫治疗的成功率 不能再仅依赖单一检查点抑制剂 而是需要基于微环境分型的个体化组合策略。上海科研团队提出 未来可以借助类似的新技术平台 对转移瘤患者进行早期免疫图谱评估 将其划分为“抗原缺失型”“髓系抑制主导型”“器官耐受驱动型”等不同亚型 然后为不同亚型设计有针对性的联合用药与给药顺序。例如 对于抗原呈递严重受损的患者 可能需要先通过靶向药物或放疗增强抗原暴露 再辅以免疫激活剂和チェック点抑制剂 对以髓系免疫抑制为主的类型 则可考虑加入髓源性抑制细胞调控药物或代谢重塑策略。
展望 以技术突破撬动转移瘤治疗新格局

上海科学家开发的新技术并非只是多了一种检测手段,而是提供了一套重新理解转移瘤免疫治疗耐药的分析范式 通过在单细胞 空间 信号网络 代谢重塑等多个层面进行整合 它让“为什么同一种免疫药物在不同患者 不同转移灶间效果差异巨大”这一问题 得到更具证据链的回答。随着相关平台不断成熟 并逐步进入多中心临床研究 有望在未来帮助医生在治疗决策前就预判耐药风险 提前设计组合方案 把目前往往出现在治疗后期的“亡羊补牢” 变成治疗前“精确布局”。在与转移瘤长期拉锯的战场上 这种对关键机制的深度掌握和对策略的前瞻设计 或许才是让免疫治疗真正发挥潜力的决定性一招。